Esta web utiliza cookies para que podamos ofrecerte la mejor experiencia de usuario posible. La información de las cookies se almacena en tu navegador y realiza funciones tales como reconocerte cuando vuelves a nuestra web o ayudar a nuestro equipo a comprender qué secciones de la web encuentras más interesantes y útiles.
Von Willebrand
La enfermedad de von Willebrand (EvW) es una enfermedad hemorrágica hereditaria, causada por anomalías cualitativas y/o cuantitativas de la proteína del factor Von Willebrand (FvW). Este defecto hemorrágico se codifica en el cromosoma 12, en él se encuentra el gen que codifica la síntesis de la unidad de FvW.
El FvW es una proteína de la sangre que interviene la hemostasia primaria y en la secundaria.
En la hemostasia primaria, cuando un vaso sanguíneo se lesiona y ocurre una hemorragia, las células de la sangre, llamadas plaquetas, forman un tapón para detener el sangrado. Normalmente, el FvW permite que las plaquetas se adhieran a las células que forman el interior de las válvulas sanguíneas (endotelio), un proceso necesario para una buena coagulación. Si no hay suficiente FvW o éste es defectuoso, las plaquetas no pueden adherirse adecuadamente al área lesionada y el sangrado tarda más en detenerse.
En la hemostasia secundaria, modula la supervivencia del Factor VIII:C, otra proteína involucrada en el proceso de coagulación. Por consiguiente, la ausencia relativa del FvW funcional también puede conducir a problemas menores de coagulación.
Se caracteriza por hemorragias mucocutáneas (epistaxis, hematomas, hemorragia en cavidad oral y menorragias) de intensidad variable.
La prevalencia de la enfermedad es bastante elevada, al menos, 1 de cada 1.000 individuos y sin predominio de sexo la padecen, siendo más frecuente en aquellas personas que tienen el grupo sanguíneo O. Aunque otros factores como los estrógenos, la edad, la hormona tiroidea, y el estrés modifican los niveles de FVW.
Hay tres tipos principales de EvW. Para cada uno de los tipos, el trastorno puede ser leve, moderado o severo. La sintomatología clínica varía según su gravedad, dependiendo de la actividad del FvW.
Es importante conocer qué tipo de EvW padece una persona porque el tratamiento es diferente para cada tipo.
La EvW tipo 1
Es un defecto cuantitativo parcial del FvW. Las personas con EvW tipo 1 tienen niveles de FvW menores a los normales. Los síntomas generalmente son muy leves. Aun así, es posible que una persona con EvW tipo 1 presente hemorragias graves. Es el más común.
La EvW tipo 2
Se caracteriza por un defecto cualitativo en la estructura del FvW. La proteína del FvW no funciona adecuadamente, provocando una actividad del FvW menor a la normal. Los defectos que caracterizan a la EvW tipo 2 son varios. Los síntomas generalmente son moderados.
Se reconoce cuatro distintas formas cualitativas del padecimiento: los tipos 2A, 2B, 2M y 2N.
1.- Tipo 2A: Existe una disminución de la función dependiente de las plaquetas, con multímeros anormales.
2.- Tipo 2B: Se observa un incremento de la afinidad para la fijación plaquetaria
3.- Tipo 2M: Existe una disminución de la función dependiente de las plaquetas, con multímeros normales.
4.- Tipo 2N: Se da una disminución de la fijación al FVIII. Se hereda como rasgo autosómico recesivo provocado por mutaciones en el sitio de unión del FVIII.
La EvW tipo 3
En este caso el vWF está ausente o prácticamente ausente con lo que no se produce la estabilización del Factor VIII y por lo tanto los síntomas son semejantes a los de una Hemofilia A grave. Los síntomas son más graves. Las personas con EvW tipo 3 pueden presentar hemorragias en músculos y articulaciones, algunas veces sin ser provocadas por una lesión.
La enfermedad de Von Willebrand, generalmente los tipos 1 y 2, se heredan en lo que se conoce como el patrón “dominante”. Un hombre o una mujer con la enfermedad tienen un 50% de probabilidades de transmitir el gen a sus hijos. Esto significa que si tan solo uno de los padres tiene el gen y lo transmite a su hijo, el niño padecerá la enfermedad. Ya sea que el hijo no tenga síntomas, síntomas moderados, o lo que es menos común, síntomas severos, definitivamente tiene la enfermedad.
Sin embargo, la enfermedad de von Willebrand tipo 3, usualmente se hereda en un patrón “recesivo”. Este tipo ocurre cuando el niño hereda el gen de ambos padres. Incluso si los padres presentan una enfermedad asintomática o moderada, sus hijos tienen probabilidad de ser afectados gravemente.
| Patrones de herencia de la enfermedad de von Willebrand | |
| EVW Tipo 1 | Autosómico dominante~70% penetración |
| EVW Tipo 2 | 2A, 2B y 2M – Autosómico dominante 2N – Autosómico recesivo |
| EVW Tipo 3 | Autosómico recesivo |
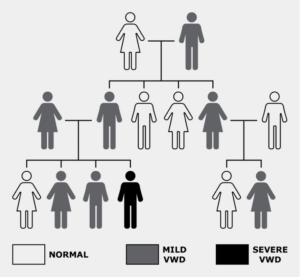
La enfermedad se caracteriza por la presencia de hemorragias mucocutáneas de intensidad variable, se alternan periodos hemorrágicos con periodos asintomáticos, siendo esta es la principal causa de dificultad en el diagnóstico de la enfermedad.
La epistaxis (sangrado por la nariz) es el principal síntoma con una frecuencia del 60%, las metrorragias constituyen el principal síntoma en las mujeres adolescentes cuya frecuencia puede alcanzar cifras hasta el 75%. Los niños frecuentemente presentan equimosis (moratón) de aparición espontánea que sugiere la posibilidad de EvW. Sin embargo la EvW puede ser diagnosticada después de un procedimiento quirúrgico con hemorragia transoperatoria y postoperatoria, particularmente después de amigdalectomías o extracciones dentales.
Los síntomas que con más frecuencia experimentan los pacientes con EVW son:
– Epistaxis recurrentes
– Equimosis
– Hemorragia transvaginal
– Hemorragia gingival
– Hemorragia post- odontectomía
– Hemorragia post – parto
– Hemorragia gastrointestinal
– Hematuria
– Hematomas*
– Hemartrosis*
*Estos defectos ocurren más frecuentemente en el Tipo 3 o en la Tipo 2N.
Realizan un diagnóstico de EvW resulta difícil, debido a su complejidad por lo heterogéneo en su comportamiento clínico y de laboratorio.
El diagnóstico de la EVW requiere atención a tres componentes clínicos y de laboratorio:
- Historial personal de hemorragias mucocutáneas excesivas,
- Historial familiar de hemorragias excesivas
- Evaluación de laboratorio que sea consistente con un defecto cuantitativo y/o cualitativo del FVW.
Las pruebas implican medir el nivel y la actividad del FvW de una persona, además de los de otra proteína para la coagulación de la sangre: el factor VIII (FVIII). A menudo es necesario repetir las pruebas porque los niveles de FvW y de FVIII de una persona pueden variar en diferentes momentos.
Las siguientes son algunas de las pruebas que pueden realizarse:
| Prueba | Propósito |
| Tiempo de sangrado | Mide el tiempo que tarda la hemorragia en detenerse |
| Actividad coagulante del factor VIII | Mide qué tan bien funciona el factor VIII |
| Antígeno del factor von Willebrand | Mide la cantidad de FvW |
| Cofactor de ristocetina y/o actividad de unión del colágeno | Mide qué tan bien funciona el FvW |
| Multímeros del factor von Willebrand | Mide la manera en la que se aglutinan y se separan las moléculas individuales de FvW (los grupos de moléculas de FvW son llamados multímeros) |
| Pruebas de la función plaquetaria (e. g.: PFA*-100) *analizador de la función plaquetaria | Mide qué tan bien funcionan las plaquetas |
Estas pruebas pueden realizarse en un centro de tratamiento de coagulopatías, que podéis encontrar en el siguiente enlace: Centros de Tratamiento en España
El objetivo principal del tratamiento es corregir los defectos de la hemostasia primaria; corregir el TH (tiempo de hemorragia), e incrementar los niveles de FvW:Ricof (actividad del cofactor de la ristocetina: mide la actividad funcional del FvW) a 50UI/dl.
La elección del tratamiento depende del tipo de EvW. Las personas con formas leves de la EvW a menudo no requieren tratamiento para el trastorno, excepto en caso de cirugías o trabajos dentales. En el caso de la EvW tipo 3, en el cual el comportamiento es similar a la Hemofilia y tienen hemorragias por defectos de hemostasia secundaria los niveles de Factor VIII deben estar entre 30 – 50 UI/Dl dependiendo del sitio de la hemorragia.
Opciones de tratamiento en pacientes con EvW:
Demopresina (DDAVP): Recomendada para el tratamiento de la EvW tipo 1, y ayuda a prevenir o controlar hemorragias en algunas manifestaciones de la EvW tipo 2. Se utiliza en situaciones de emergencia o durante cirugías. Puede inyectarse o administrarse como espray nasal, e incrementa los niveles de FvW y de FVIII para ayudar a la coagulación de la sangre. Sin embargo la DDAVP no funciona en todos los casos, el médico debe someter al paciente a unas pruebas específicas para saber si este responde al tratamiento.
Concentrados de factor: Sustitutivo de la DDAVP, cuando no es eficaz. Se utiliza ante riesgo elevado de una hemorragia. Los concentrados de factor contienen FvW y FVIII. Este es el tratamiento preferido para el tipo 3 de la EvW, para la mayoría de las formas del tipo 2, y para hemorragias graves o cirugías mayores en todos los tipos de EvW.
Ácido tranexámico, ácido aminocaproico, o con cola de fibrina: Indicado para las hemorragias en membranas mucosas (interior de nariz, boca, intestinos o útero). No obstante, estos productos se usan para mantener un coágulo, pero no ayudan a formarlo.
Tratamientos hormonales: Ayudan a incrementar los niveles de FvW y FVIII y a controlar la hemorragia menstrual. Si no se receta un tratamiento hormonal, los agentes antifibrinolíticos pueden ser eficaces en el tratamiento de la menstruación abundante. Las mujeres que padecen anemia a causa del sangrado menstrual excesivo podrían necesitar tomar complementos de hierro.
*Estos tratamientos pueden tener efectos secundarios, consulte previamente con su médico.
Tratamiento a demanda
Es el tratamiento utilizado una vez que se ha producido la herida o hemorragia. En este caso si fuera necesario el tratamiento (DDAVP, factor etc) éste se administra en la dosis y periodicidad adecuada para detener la hemorragia.
Tratamiento en profilaxis
Cada vez más pacientes con EvW severa se están tratando en profilaxis.
Se trata de la administración del factor de coagulación varias veces a la semana, o durante los periodos hemorrágicos como pueden ser las menorragias, para mantener unos niveles aceptables y constantes de factor.
¿Qué es la profilaxis?
La profilaxis en hemofilia se basa en la observación clínica de que las personas enfermas, los pacientes con déficit moderados de factor vW no tienen hemorragias frecuentes y no suelen necesitar profilaxis.
En ocasiones, cuando el comportamiento es similar a la Hemofilia y tienen hemorragias por defectos de hemostasia secundaria, las personas con EvW pueden llegar a necesitar profilaxis con concentrados de Factor.
Sin embargo no se ha establecido un protocolo definitivo para el tratamiento con concentrados de factor en profilaxis. En la medida de lo posible, éste debería adaptarse a las necesidades y circunstancias individuales del paciente.
Los Tratamientos hormonales también se utilizan en mujeres y adolescente de forma profiláctica para prevenir sangrados menstruales abundantes.
La OMS (Organización Mundial de la Salud) define la adherencia al tratamiento como el cumplimiento del mismo, es decir toma la medicación de acuerdo con la dosificación y el programa prescrito. Pero además se considera la persistencia, que es tomar la medicación a lo largo del tiempo del tratamiento indicado. Según la Organización Mundial de la Salud, los porcentajes de falta de adherencia de cualquier tratamiento farmacológico varían entre 15% y 93%, con un porcentaje promedio calculado en 50%.
La adherencia al tratamiento es vital en la profilaxis, ya que el éxito depende de mantener los niveles de factor continuamente por arriba del nivel objetivo. Especialmente desde la infancia. En el caso de tratamientos hormonales, la profilaxis ayudará a prevenir sangrados abundantes.
Las consecuencias de la falta de adherencia se pueden resumir en un empeoramiento de la calidad de vida del paciente, una falta de control de la enfermedad, una mayor probabilidad de recaídas y agravamientos, la aparición de efectos secundarios o intoxicaciones e incluso aumentar la morbilidad. Pero es que, además, puede suponer una falta de racionalización en el gasto farmacéutico y sanitario y desde un punto de vista médico puede suceder que los tratamientos lleguen a ser ineficaces por la aparición de resistencias o favorecer una mayor agresividad de una determinada enfermedad
Dicho esto, pacientes, industria farmacéutica y profesionales médicos deben colaborar a fin de asegurar una adherencia al tratamiento.
Existen más mujeres que hombres diagnosticados con EvW debido a la gran complejidad de su clínica. No obstante las mujeres que padecen EvW tienen que afrontar diversos retos, debido a que el nivel del FvW varía en diferentes etapas, como en la menstruación y el puerperio. Es decir la sintomatología puede cambiar con el tiempo.
En la menstruación, las mujeres con EvW generalmente sangran más o durante un tiempo más prolongado a lo normal, además padecen muchos cólicos menstruales o menstruaciones irregulares. Este flujo menstrual “excesivo” podría provocar anemia (bajos niveles de hierro en la sangre que causan debilidad y cansancio). Las mujeres con EvW deberían someterse a pruebas periódicas para detectar anemia.
Hablamos de un flujo menstrual “excesivo”, cuando la cantidad promedio de sangre que se pierde durante un período es de 80mL o mayor. Una cantidad promedio de sangre que se pierde durante un periodo “normal” es de 30-40 mL
Durante el embarazo, generalmente no se presentan complicaciones debido a que las mujeres experimentan un incremento en los niveles de FvW y FVIII. Esto ofrece una mejor protección contra hemorragias durante el parto. No obstante, después del parto los niveles de factor de coagulación disminuyen y la hemorragia podría prolongarse más de lo normal. Es por ello que una mujer con EvW deberá consultar a un obstetra tan pronto sospeche que está embarazada. El obstetra deberá realizar un trabajo conjunto con un centro de tratamiento de trastornos de la coagulación para ofrecer una atención integral, durante el embarazo, el parto y el puerperio.
En la menopausia (fin de la menstruación; por lo general entre los 45 y 50 años de edad), las mujeres con EvW que se acercan a la menopausia corren un mayor riesgo de hemorragias impredecibles y abundantes. Es importante que una mujer con EvW mantenga una buena relación con su ginecólogo(a) conforme se acerca a la menopausia.
Estas guías son para la práctica médica sobre el diagnóstico y tratamiento de la enfermedad de Von Willebrand (EvW) se prepararon en colaboración desde la Federación Mundial de Hemofilia con la Sociedad Estadounidense de Hematología (American Society for Hematology, ASH), la Sociedad Internacional sobre Trombosis y Hemostasia (International Society on Thrombosis and Haemostasis, ISTH), y la Fundación Nacional de Hemofilia (National Hemophilia Foundation, NHF), y se publicaron en Blood Advances.
Guía para el diagnóstico de la EvW: Guidelines on the Diagnosis of VWD_SP
Guías para el tratamiento de la EvW: Guidelines on the Managment of VWD_SP
Recursos de apoyo de la Federación Mundial de Hemofilia: Guías 2021 de ASH, ISTH, NHF, FMH para el diagnóstico y el tratamiento de la EVW – eLearning Platform
Contacto
- C/de Enrique Larreta, 3, Bajo B, 28036 Madrid
- Tel: 913 146 508
- fedhemo@fedhemo.com
-
Horario de atención:
Lunes a Viernes de 8:00 a 15:00 y Martes, Miércoles y Jueves de 8:00 a 17:30